Ročně v Česku zemře více než 5000 lidí na rakovinu plic. Bohužel se u mnoha z nich choroba odhalí pozdě, kdy je už šance na vyléčení malá. Brzké objevení této zákeřné nemoci přináší pacientům výrazně vyšší šanci na přežití. Právě na časnou detekci se zaměřuje spolupráce českého startupu Carebot a globální biofarmaceutické společnosti Bristol Myers Squibb (BMS).
Toto partnerství využívá model umělé inteligence, vytvořený Carebotem. Radiologové s jeho pomocí odhalí i obtížně rozeznatelné nádory, což umožní dřívější péči o pacienta. Business development manager Marek Šťastný se podílí na této spolupráci v rámci BMS. Oceňuje přínosy umělé inteligence ve zdravotnictví, AI podle něj může výrazně pomoci přetíženým lékařům. Jak funguje technologie Carebotu? Kolik nemocnic ji teď využívá? Jaká bude budoucnost AI ve zdravotnictví? Přečtěte si rozhovor s Markem Šťastným.
Jak vznikla spolupráce mezi Bristol Myers Squibb a Carebot na zlepšení časné detekce rakoviny plic?
Na začátku roku 2022 jsem oslovil Dana Kvaka a Matěje Misaře z Carebotu. Zaujal mě jejich projekt, který pomáhal lékařům rozpoznávat zápaly plic u pacientů s covidem. Tehdy jsme poprvé začali mluvit o možnosti využít jejich AI pro odhalování časných stadií rakoviny plic.
Napadlo mě, že software Carebotu by mohl pomoci právě u této nemoci, na kterou v Česku umírá nejvíce lidí. Po deseti letech práce s pacienty s nádory plic člověk cítí určitou frustraci. Každý rok se u nás diagnostikuje asi 6500 nových případů a do roka zemře přibližně 75 % z nich. Hlavním důvodem je, že většina pacientů (60–70 %) se k lékaři dostane až s pokročilým nádorem, který už nejde operovat. Tito pacienti už potom mají velmi špatnou prognózu.
Ve stejné době se objevily nové poznatky o imunoterapii, která výrazně zlepšuje výsledky léčby v časných stadiích rakoviny. Objev tzv. checkpoint inhibitorů znamenal průlom v onkologii. Jejich objevitelé Jim Allison a Tasuku Honjo za něj v roce 2018 získali Nobelovu cenu za fyziologii a medicínu. Data z konce roku 2021 ukázala, že imunoterapie může u časných stadií karcinomu plic zásadně zlepšit prognózu.
Naše úvaha byla, že by včasná detekce pomocí AI a aplikace Carebot mohla zvýšit počet pacientů objevených „náhodně“ a hlavně včas. Při běžných kontrolách či ve chvíli, kdy pacienti přijdou na rentgenové vyšetření hrudníku z jiných důvodů než kvůli potížím s dýcháním.
Jaké cíle si tato spolupráce dává?
Spolupráce a podpora BMS je zaměřená právě na časnou diagnostiku plicních abnormalit. Carebot působí hlavně v menších nemocnicích, kde dokáže zachytit podezřelé nálezy a nasměrovat pacienty do velkých fakultních zařízení. Tam mohou odborníci provést další vyšetření, případně operaci a moderní léčbu – včetně tzv. neoadjuvantní imunoterapie, kdy pacient podstupuje léčbu ještě před zákrokem.
V této fázi má imunoterapie největší efekt. Nádor je menší, méně mutovaný a má méně tzv. rezistentních buněk. Část pacientů může díky tomu mít dlouhodobý prospěch z léčby. Tato aktivita hezky doplňuje screeningový projekt Low Dose CT detekce karcinomu plic u rizikových pacientů ve věku 55 až 74 let.
V čem vidíte největší přínos AI řešení Carebotu pro klinickou praxi?
Hlavní přínos je časná detekce nádorů napříč celou populací. Technologie Carebotu se dá využít při hodnocení až tří milionů rentgenových snímků hrudníku, kterých v Česku vznikne každý rok. A počet provedených snímků plic neustále roste, kdežto počet lékařů zůstává víceméně konstantní.
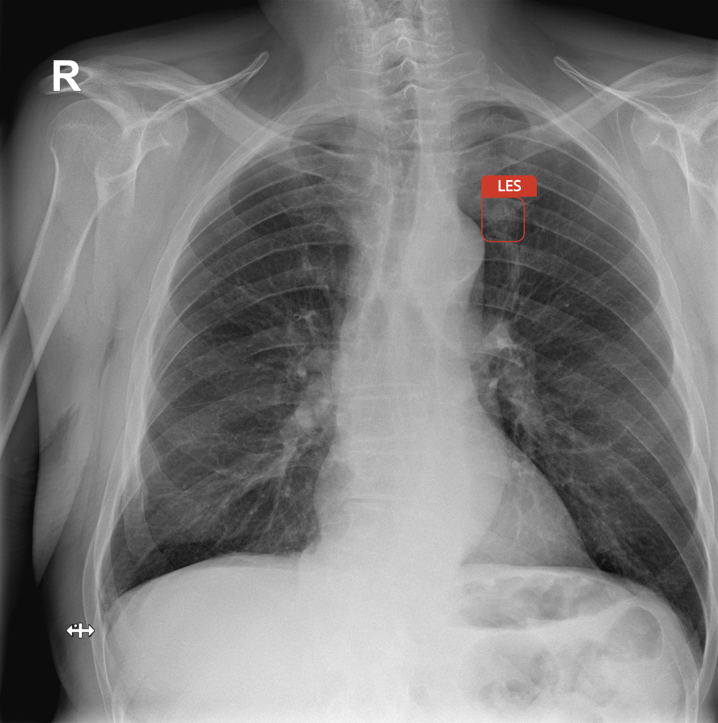
Kolik nemocnic v Česku (případně v zahraničí) je teď na podzim 2025 zapojeno do pilotního projektu? Jaká je jejich zpětná vazba?
V současnosti se projektu účastní sedm regionálních a dvě fakultní nemocnice. AI pomáhá hlavně lékařům, kteří mají s interpretací snímků méně zkušeností. Riziko, že přehlédnou drobný nález, je vyšší. Radiologové proto vítají pomoc AI, Carebot jim slouží jako užitečný pomocník.
Dá se nějak statisticky vyčíslit, jak zapojení AI sníží počet úmrtí na rakovinu plic?
Zatím je to složité. Máme ale data z projektu Low Dose CT z USA, Nizozemska a Belgie. Tamější projekty cílily na rizikové pacienty-kuřáky ve věkové skupině nad 55 let. Program Low Dose CT snížil úmrtnost na rakovinu plic o 20 % v USA a o 24-30 % v obou evropských zemích. Česká data zatím nemáme, budou dostupná příští rok. Ale už teď víme, že Carebot dokázal odhalit přehlédnuté léze a v některých případech nádor zachytil dřív.
Projekt považujeme za úspěšný nejen v USA, ale i v Evropě. Uvnitř společnosti BMS má velkou odezvu a brzy se rozšíří i do dalších evropských zemí. Je to skvělá vizitka českého týmu a velká zásluha generální ředitelky Karin Bacmaňákové, která projekt prosadila a zajistila jeho financování.
Dokáže dnes AI nabídnout v diagnostice něco, co je pro lékaře obtížně zachytitelné?
Ano. Lidské oko má své limity, zatímco AI dokáže odhalit i malé léze, které mohou být ukryté mezi žebry nebo u klíční kosti. Dobré natrénování AI modelu a správně nastavené algoritmy umí rozpoznat jemné změny ve struktuře plicní tkáně, které mohou znamenat rizikovou abnormalitu. AI někdy dokáže odhalit i drobné textury, které jsou běžným okem těžko rozpoznatelné. A přitom tyto změny mohou souviset s nádorovou lézí či jinou plicní poruchou.

Jak vnímáte roli AI v zobrazovacích metodách – je spíš doplňkem, nebo budoucím standardem?
Zatím je AI chytrým pomocníkem, ale v budoucnu se pravděpodobně stane běžným standardem. Pokud si udrží vysokou přesnost a nebude produkovat přehnané množství falešných nálezů, může výrazně ulehčit práci radiologům.
Výsledky Carebotu z české praxe ukázaly vyšší přesnost a téměř shodný počet falešně pozitivních výsledků. AI také zrychluje popis snímků a zpřesňuje diagnostiku. Výhodou je, že se neunaví a při správném natrénování pomáhá snižovat počet chyb. Jsou-li správně nastaveny algoritmy detekce, pak by AI měla časné detekci určitě pomoci.
Jaké požadavky klade zapojení AI v detekci rakoviny na lékaře? Potřebují si doplnit vzdělání?
Radiologové se nemusí kvůli AI přeškolovat. Carebot funguje velmi intuitivně a slouží jako „třetí oko“. Označí podezřelé místo, ale konečné rozhodnutí dělá vždy lékař.
Proces nenarušuje běžný pracovní postup. Systém Carebotu vyhodnotí pořízený snímek v reálném čase, bez jakéhokoliv zásahu lékařů, během několika málo vteřin.

Jaké jsou největší překážky, které dnes brání rychlejšímu nasazování AI systémů ve zdravotnictví?
Největší obavou je riziko příliš častých falešných pozitivit, tedy označení neškodných změn jako podezřelých – například benigních plicních uzlů, plicních jizev či starých lézí po zápalu plic, tuberkulóze a dalších nemocech. Radiologové se obávají, že by to mohlo vést k přetížení systému a zbytečným vyšetřením.
Klíčové je proto kvalitní trénování AI na širokém vzorku snímků. Platí známé pravidlo „garbage in – garbage out“. Pokud data nejsou dostatečně reprezentativní, systém může přehlédnout některé typy lézí.
Abych to ilustroval, Carebot nedávno označil „podezřelou lézi“, která měla tvar žraloka. Ukázalo se, že pacient měl na košili připnutý odznak s touto parybou. AI samozřejmě netušila, že jde o dekoraci – vyhodnotila tvar podle toho, co znala. To je další příklad, proč jsou AI metody pouze doplňkem či pomocí při diagnostice nádorů a finální rozhodnutí musí být vždy na lékaři.
Jaké největší změny přinese AI v blízké budoucnosti v onkologii?
Využití AI ve zdravotnictví je obrovské a otázkou není jestli, ale kdy. AI umožní identifikaci nových molekul takřka v reálném čase a vytipuje potenciální léky, které mají největší šanci uspět v klinických studiích. V současnosti probíhají testy AI aplikací, které jsou schopny odhadnout výsledek klinických studii fáze III během tří týdnů namísto tří let (což je běžná doba trvání klinické studie). Už také existují AI modely, které dokážou s přesností až 90 % odhadnout, zda se určitá abnormalita vyvine během tří až pěti let v nádor.
Další oblastí, kde se AI a strojové učení výrazně uplatňují, jsou objevy nových léků. Není divu, že autoři přelomového modelu Alphafold 2 Demis Hassabis a John Jumper dostali v roce 2024 Nobelovu cenu za chemii – jejich práce ukázala, jak propojit biologii, chemii a fyziku s umělou inteligencí. Alphafold 2 umí ze sekvence aminokyselin velmi rychle a přesně predikovat trojrozměrnou strukturu proteinů a to by mohlo výrazným způsobem zkrátit a snad i zlevnit vývoj a testování nových léků.
AI může významně pomoci s identifikací biomarkerů, které ovlivňují odpověď na léčbu v onkologii. U každého pacienta existuje obrovské množství proměnných, které ovlivňují konečný výsledek léčby. Odhaduje se, že se polovina onkologických pacientů potká během léčby s nějakým typem imunoterapie. Na reakci těla má vliv řada faktorů – emoční stav pacienta, deprese, načasování léčby nebo přítomnost imunitních buněk v nádoru. Roli hrají také složení mikrobiomu, BMI pacienta či výživa a množství vlákniny v jídelníčku. Proto není úplně jednoduché odhadnout, které faktory jsou v léčbě klíčové. AI by mohla identifikovat u pacientů určité vzory, které v tuto chvíli nevidíme nebo neregistrujeme.


